堛椕尰応偺棳懱夝愅乗乗擔杮恖偺巰場戞4埵 擼寣娗幘姵偺昦棟夝柧丗CAE帠椺乮2/3 儁乕僕乯
帨宐堛戝偲搶嫗棟壢戝偼棳懱夝愅偺暘栰偱嫟摨尋媶偟丄擼寣娗幘姵偺帯椕傗昦懺夝柧偵庢傝慻傫偱偄傞丅岺妛偺愱栧壠偱偼側偄堛巘偑娙扨偵棙梡偱偒傞乽栚揑摿壔宆乿偺CFD乮悢抣棳懱椡妛乯僣乕儖傕奐敪拞偩丅
擼摦柆釒偺惉挿偺尨場傪扵傞
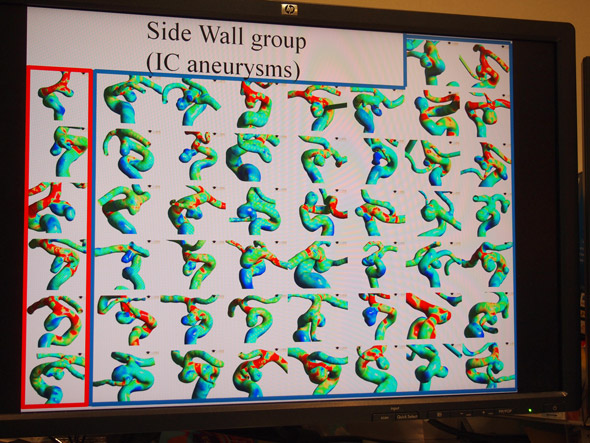
丂嵟怴偺棳懱偵娭偡傞尋媶偺1偮偑丄摦柆釒偑乽攋楐偡傞応崌乿偲乽偟側偄応崌乿偱棳懱椡妛揑側堘偄偑弌傞偺偐傪挷傋偨傕偺偩丅搶嫗棟壢戝 攷巑壽掱偺楅栘婱巑巵偵傛傞偲丄摨偠傛偆側戝偒偝丄宍偱摨偠傛偆側応強偵偁傞摦柆釒偱傕丄攋楐偡傞傕偺偲偟側偄傕偺偑偁傞丅楅栘巵傜偼僨乕僞儀乕僗偐傜攋楐偟偨徢椺偲枹攋楐偺徢椺傪崌傢偣偰150徢椺埲忋慖傃弌偟丄攋楐慜偺宍忬傪夝愅偟丄攋楐偵娭楢偑偁傞偲偄傢傟偰偄傞WSS乮wall shear stress丗暻柺偣傫抐墳椡乯傪偼偠傔丄EL乮energy loss乯丄OSI乮oscillatory shear index丗怳摦偣傫抐巜悢乯丄PLC乮pressure loss coefficient乯偲偄偭偨暔棟僷儔儊乕僞傪摑寁揑偵挷傋偨丅偦偺偆偪丄偁傞晹埵偺寣娗偵偱偒偨摦柆釒偵偮偄偰偼丄PLC偵偍偄偰攋楐偲枹攋楐偱摑寁妛揑偵桳堄嵎偑偁偭偨丅崱屻傕丄懠偺敪惗晹埵偵娭偟偰傕宲懕偟偰専摙偟偰偄偔昁梫惈偑偁傞偲偄偆丅
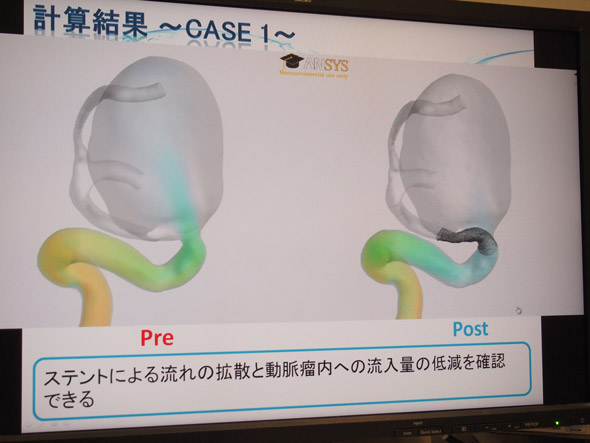
丂栐栚偑枾側僗僥儞僩傪抲偔偙偲偱摦柆釒撪傊偺寣塼棳擖傪彮側偔偡傞曽朄乮flow diverter stent丄擔杮偱偼枹彸擣乯傕偁傞丅嵟嬤偺曬崘偱丄僗僥儞僩棷抲弍屻偵攋楐偟偨徢椺偑偁傞偑儊僇僯僘儉偑暘偐偭偰偄側偄丅夝愅偵傛偭偰攋楐偺婋尟惈偑梊應偱偒傞偐儌僨儖壔側偳傕峴偄側偑傜尋媶傪恑傔偰偄傞偲偄偆丅
丂尰嵼偼丄寣塼傪擲惈偑堦掕抣偺僯儏乕僩儞棳懱偲偟偰埖偭偰偄傞偑丄旕僯儏乕僩儞棳懱丄偡側傢偪懍搙岡攝偵傛傞擲惈偺曄壔傪峫椂偟偰寁嶼偟偨偄偲偄偆丅娭惣戝妛 娐嫬搒巗岺妛晹 僄僱儖僊乕丒娐嫬岺妛壢偺嶳杮廏庽嫵庼傜偺奐敪偟偨擲惈偺寁應憰抲傕梡偄側偑傜尋媶傪恑傔偰偄偔偲偺偙偲偩丅
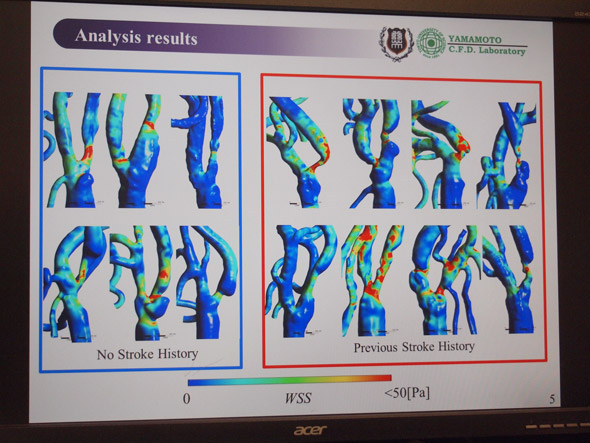
丂擼摦柆釒偑惉挿偡傞椺偲惉挿偟側偄椺偱偺斾妑側偳偵庢傝慻傓偺偑丄搶嫗棟壢戝 廋巑壽掱偺栧憅隳偝傫偩丅WSS丄EL丄PLC丄OSI偼摑寁妛揑桳堄嵎偑側偐偭偨堦曽偱丄撪晹偺埑椡偵偼摑寁揑偵嵎偑偁傝丄惉挿傊偺塭嬁偑峫偊傜傟傞偲偄偆丅
丂庱偺寣娗偑嵶偔側傞栩摦柆嫹嶓徢偵偮偄偰傕帯椕丒尋媶偟偰偄傞丅寣娗偺嫹嶓棪傪昞偡乽NASCET朄乿偵傛傞嶼弌抣偑偁傝丄偙傟傪嶲峫偵偟偰堛巘偼帯椕傪巤偡丅偩偑乽嬌抂側嫹嶓偱側偔偰傕擼峓嵡傪婲偙偡姵幰偑偄傞乿乮搶嫗棟壢戝 廋巑壽掱偺幝尨岴堦偝傫乯丅偦偙偱攺摦傪峫椂偟偨旕掕忢夝愅傪幚巤偟丄擼峓嵡偵側偭偨偙偲偺偁傞姵幰偲偦偆偱側偄姵幰偵偮偄偰丄嫹嶓晹偺WSS偵娭偟偰摑寁揑偵嵎偑擣傔傜傟偨偲偄偆丅堛巘偲偟偰栩摦柆嫹嶓偺尋媶偵庢傝慻傫偱偄傞擼恄宱奜壢妛島嵗偺恄椦岾捈堛巘偼丄乽昦棟妛偱埖偆偺偼偁傞帪揰偵偍偗傞寢壥偱偟偐側偄丅僔儈儏儗乕僔儑儞偼帪娫偺棳傟丄偮傑傝恑峴傪尒傞偙偲偑偱偒傞丅椉曽傪娭楢晅偗傞偙偲偱宱帪揑側儊僇僯僘儉偑夝柧偱偒傞偲峫偊偰偄傞乿偲弎傋偨丅
丂擼摦柆釒偵媗傔偨僐僀儖偑偝傜偵墴偟崬傑傟偰丄嵞傃寣棳偑棳傟崬傫偱偟傑偆僐僀儖僐儞僷僋僔儑儞傗丄擼偺摦柆偲惷柆偑晄梫側偲偙傠偱偮側偑傞擼摦惷柆婏宍偱敪惗偡傞擼摦柆釒丄傑偨擼寣娗偺僶僀僷僗庤弍偺懨摉惈側偳偵偮偄偰傕CFD傪梡偄偰尋媶偟偰偄傞丅搶嫗棟壢戝 妛晹惗偺摗懞廆堦榊偝傫偼丄堛椕偵娭傢傞尋媶傪慖傫偩棟桼偵偮偄偰丄乽恎嬤側恖偑擼峓嵡偱搢傟偨偙偲丄傑偨堛妛偼捈愙恖偺栶偵棫偮偙偲偵枺椡傪姶偠偨乿偲榖偡丅傑偨摨偠偔妛晹惗偺崅嶳隳偝傫偼棳懱夝愅偺尋媶傪慖傫偩棟桼偲偟偰丄乽幚尡偲偼堘偭偨丄抁帪娫偱懡偔偺偙偲傪抦傞偙偲偑偱偒傞庤朄偲偟偰枺椡揑偩偭偨偙偲丄尋媶幒偺愭惗偺恖暱偺椙偝乿傕戝偒偐偭偨偲偄偆丅
Copyright © ITmedia, Inc. All Rights Reserved.